
Digitalisierung
22.12.2020
DiGA – Digitale GesundheitsAnwendung
©
Die Digitalisierung des Gesundheitswesens wird mit einer aktuellen Neuerung weiter vorangetrieben. Seit 6. Oktober 2020 gibt es Apps auf Rezept
Erstes Etappenziel erreicht
Die Digitalisierung des Gesundheitswesens wird mit einer aktuellen Neuerung weiter vorangetrieben. Seit 6. Oktober 2020 gibt es Apps auf Rezept. Sie werden vom Arzt für den Patienten verschrieben und von den gesetzlichen Krankenversicherungen entsprechend vergütet.
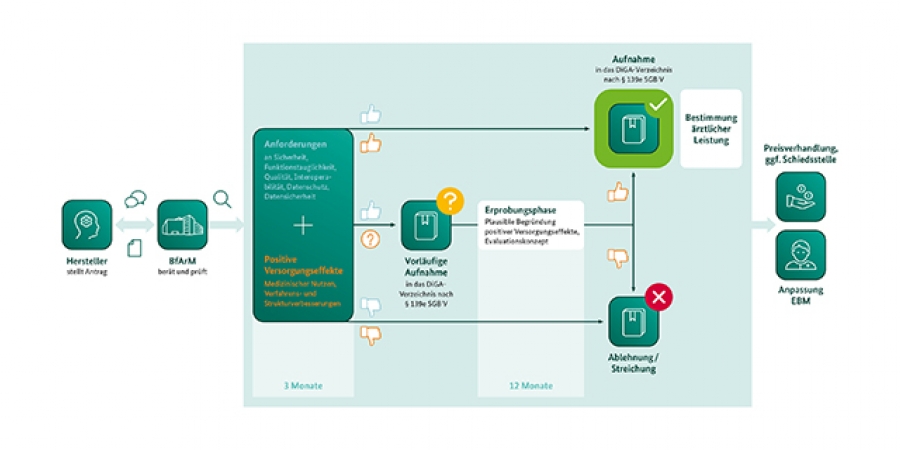
Mit der Publikation des DiGA-Verzeichnisses, ein Verzeichnis für digitale Gesundheitsanwendung, hat im Oktober 2020 ein neues Zeitalter im Gesundheitswesen begonnen. Denn mit der Listung können die vom BfArM bewerteten Apps von Ärzten verordnet werden. Bisher waren sie prinzipiell in der regulären Gesundheitsversorgung nicht vorgesehen. Das Verzeichnis ist seit 6. Oktober öffentlich, sodass sich jedermann auf der Internetseite des BfArM informieren kann, zu welcher Indikation eine App auf Rezept zu erhalten ist.
Diana Heinrichs, Vorstandsmitglied vom Spitzenverband Digitale Gesundheitsversorgung, sieht hierin einen Umbruch in der Gesundheitsversorgung. Das Handelsblatt vom 7. Oktober 2020 zitiert sie mit den Worten im Beitrag „Apps auf Rezept“ von Julian Olk: „Die digitalen Gesundheitsanwendungen kommen endlich in die Regelversorgung und werden die Gesundheitsversorgung in Deutschland auf völlig neue Füße stellen und revolutionieren.“ Sie selbst ist Gründerin und Geschäftsführerin von Lindera, ein Unternehmen, das eine App zur Mobilitätsanalyse entwickelt hat. Weitere Mitgliedsunternehmen des Verbands haben Apps zur Prüfung eingereicht.
Der digitalen Entwicklung im Gesundheitswesen stehen Patienten durchaus positiv gegenüber. Das legte eine Umfrage des KBV, der Kassenärztlichen Bundesvereinigung, dar. Die Befragung der Versicherten im März 2020 unter mehr als 2.000 Bürgerinnen und Bürger ergab: 51 Prozent sprechen sich für eine Digitalisierung aus und 58 Prozent wünschen es sich, dass der behandelnde Arzt ihnen eine Gesundheits-App empfiehlt.
Medizinische Indizierung notwendig
Um allerdings reinen Lifestyle-Apps, deren Nutzwert nicht wissenschaftlich überprüft wurde, nicht Tür und Tor zu öffnen, ist im Rahmen des Digitale-Versorgung-Gesetzes (DGV) festgelegt worden, dass die Apps ganz wesentliche Kriterien zu erfüllen haben. Die DiGA hat den Status eines Medizinprodukts der Risikoklasse I oder IIa, weshalb eine CE-Kennzeichnung vorliegen muss. Zudem hat sie den medizinischen Nutzen nachzuweisen. Damit sind digitale Angebote, die allein der Primärprävention oder der Gesunderhaltung dienen, ausgeschlossen.
Hinzu kommen die Punkte Sicherheit, Funktionstauglichkeit, Datenschutz und Datensicherheit sowie Qualität und die positiven Versorgungseffekte, die dem Prüfverfahren des BfArM standhalten müssen. Kann ein Hersteller ausreichende Studien zur Wirksamkeit nicht nachweisen, die Datenlage allerdings vielversprechend ist, so ist ein Antrag auf vorläufige Aufnahme trotzdem möglich. Die Anforderungen sind dann innerhalb eines Jahres nachzuweisen.
Diskussionen begleiten die Neueinführung der DiGAs
Hier setzt die Kritik an. Nicht nur Datenschutz und Datensicherheit werden diskutiert. Die GKV bezahle aus den Beiträgen ihrer Mitglieder womöglich eine wirkungslose Anwendung, so die Befürchtung der Gesundheitsexpertin Maria Klein-Schmeink von Bündnis 90 / Die Grünen. Denn die Finanzierungsregelung sieht vor, dass die Kassen, welche die DiGA in der Regelversorgung vergüten, ein Jahr lang den vom Hersteller geforderten Preis zahlen müssen. Erst danach kommt es zu Preisverhandlungen. Deshalb fordert Stefanie Stoff-Ahnis vom GKV-Spitzenverband in einer Stellungnahme zum Stichtag 6. Oktober: „Was die Solidargemeinschaft finanziert, muss Hand und Fuß haben!“
Zumal die Kosten für eine App auf Rezept nicht gering sind. Die zwei Apps, die am 6. Oktober in die DiGA-Liste aufgenommen wurden, sind bei Tinnitus oder bei Angststörungen indiziert. Die Kosten der Tinnitus-App liegen bei 116 Euro pro Patient und Quartal, die App für Patienten mit Panikstörungen kostet 476 Euro.
Dr. Andreas Gassen, Vorstandsvorsitzender der Kassenärztlichen Bundesvereinigung, KBV, kritisiert, dass die gesetzliche Krankenversicherung die verschriebene App immer bezahlen muss – ungeachtet dessen, ob der Versicherte sie nutzt oder nicht. Denn automatisch mit der Rezeptausstellung oder einer entsprechend vorliegenden Diagnose erhält der Patient direkt von seiner Versicherung einen Freischaltcode oder einen Link zum Download. Die Freischaltung nimmt der Patient selbst vor. Die Kasse zahlt ohne Vorbehalt oder Zuzahlungspflicht.
Allerdings ist eben der gesamte Prozess noch in der Entwicklung. Natalie Gladkov, Referentin Digitale Medizinprodukte vom BVMed, Bundesverband Medizintechnologie, kommentiert in einem Medienseminar am 2. Oktober 2020 den Status quo: „Hinsichtlich der Prozesse in der Preisbildung, Verordnung und Abrechnung betreten die Beteiligten zum größten Teil Neuland.“ Die gleiche Haltung nimmt Dr. Anne Sophie Geier, Geschäftsführung des Spitzenverbands Digitale Gesundheitsversorgung (SVDGV), ein. In einem Gespräch mit Denis Nößler – der Podcast wurde am 5. Oktober 2020 auf der Website der Ärztezeitung veröffentlicht – sagt sie: „Wir stehen ja alle erst am Anfang, alles ist Work in Progress.“
Ein kleiner, aber ein erster Schritt
Dass es weiter gehen wird, steht außer Frage. Zu den Schwerpunkten der Apps auf Rezept werden vor allem chronische und psychische Erkrankungen zählen. Die Apps sollen in der Onkologie, in der Orthopädie, für Diabetiker sowie Migräne- und Schmerzpatienten eingesetzt werden.
Aktuell werden weitere 21 Anträge geprüft. 75 Anwendungen waren bisher im Gespräch und es lagen 500 Anfragen von Herstellern vor. Mit einer flächendeckenden Versorgung wird allerdings erst in ein paar Jahren gerechnet. Zahlreiche Aspekte sind weiterhin zu beraten, gemeinsam abzustimmen und werden noch für manch heftige Diskussion sorgen.
Die Entwicklung fasst jedoch schon heute auch in anderen Ländern Fuß. So gibt es in Belgien beispielsweise eine Studie zu einer App, die Patienten nach einer Hüft- oder Knie-TEP mit personalisierten Sportübungen hilft, wie Sven C. Preusker im Newsletter von medhochzwei vom 12. Oktober berichtet. Die große Frage ist, wann die erste App in der Rehabilitation bzw. Physiotherapie in Deutschland verschrieben wird.
Reinhild Karasek
Internet
Bundesamt für Arzneimittel und Medizinprodukte (BfArM)
https://diga.bfarm.de/de
Spitzenverband
Digitale Versorgung
https://digitalversorgt.de/
Abbildung:
Ablauf des Fast-Track-Verfahrens. Quelle: BfArM.
‹ Zurück
Marketing & Management
 19.05.2025
Was ältere Trainer den Jüngeren voraushaben
19.05.2025
Was ältere Trainer den Jüngeren voraushaben
 17.06.2024
Wertschätzung, Flexibilität & Atmosphäre – die Schlüssel zur Mitarbeiterbindung?
17.06.2024
Wertschätzung, Flexibilität & Atmosphäre – die Schlüssel zur Mitarbeiterbindung?
 16.02.2024
Erfolgreiche Neukundengewinnung
Das Arthrose Projekt von myline
16.02.2024
Erfolgreiche Neukundengewinnung
Das Arthrose Projekt von myline
 23.01.2024
Hilfe bei der Unternehmensverwaltung
Launch-Termin für das UnternehmensNavi
23.01.2024
Hilfe bei der Unternehmensverwaltung
Launch-Termin für das UnternehmensNavi









